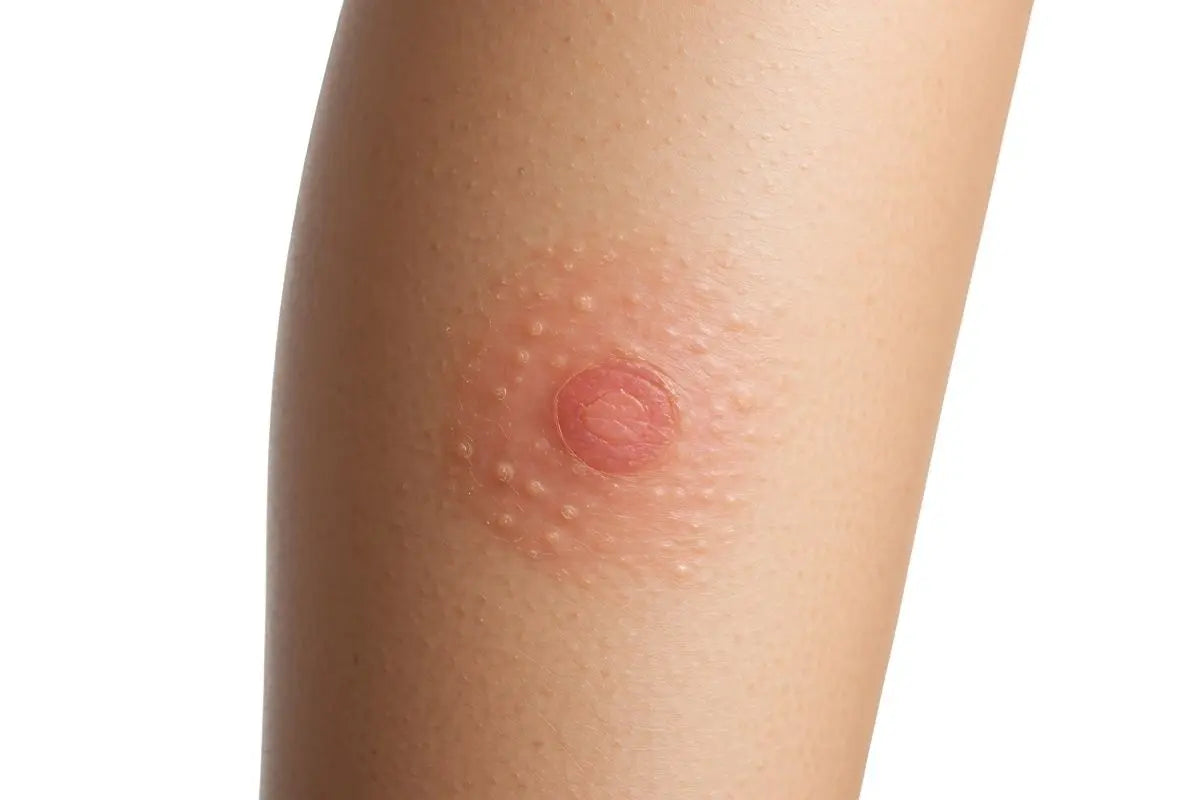
La sensazione di prurito insistente, una chiazza arrossata che si desquama, o un'unghia che cambia colore e si ispessisce. Spesso, questi fastidi cutanei vengono liquidati come una semplice irritazione o una reazione passeggera della pelle. Tuttavia, dietro a questi segnali, a volte sottovalutati, si cela una condizione molto comune e insidiosa: le micosi cutanee.
Che cosa sono le micosi e come si trasmettono
Le micosi cutanee sono infezioni della pelle, delle unghie o dei capelli causate da funghi microscopici. Questi funghi, chiamati miceti, sono organismi eterotrofi, il che significa che si nutrono di materia organica, inclusa la cheratina, la proteina di cui sono fatti lo strato più esterno della pelle, i peli e le unghie.
Esistono diverse categorie di funghi che possono causare micosi cutanee:
- dermatofiti: sono i funghi più comuni responsabili delle micosi della pelle, delle unghie e dei capelli (tinee). Si nutrono di cheratina.
- lieviti: come la Candida albicans, responsabile di candidosi cutanee e mucose, o la Malassezia furfur, che causa la tinea versicolor.
- muffe: meno frequentemente, alcune muffe possono causare infezioni cutanee, specialmente in soggetti immunocompromessi.
Le micosi cutanee si trasmettono principalmente per contatto diretto con l'agente fungino. Questo può avvenire in diversi modi:
- contatto da persona a persona: toccando la pelle infetta di un'altra persona.
- contatto da animale a persona (zoonosi): attraverso il contatto con animali domestici (cani, gatti) o da allevamento infetti. La tigna è un esempio comune.
- contatto con superfici contaminate: i funghi possono sopravvivere a lungo in ambienti caldi, umidi e bui. La trasmissione può avvenire camminando a piedi nudi in luoghi come piscine, docce pubbliche, spogliatoi, saune, palestre.
- contatto con oggetti contaminati: condividendo asciugamani, calze, scarpe, spazzole, abbigliamento.
- autocontagio: il fungo può diffondersi da una parte del corpo all'altra (es. dal piede all'inguine o alle mani).
Una volta che il fungo entra in contatto con la pelle, può proliferare se trova le condizioni favorevoli, come calore, umidità e una barriera cutanea compromessa.
Le cause principali e i fattori di rischio: perché viene la micosi?
La comparsa di una micosi cutanea non è solo una questione di esposizione al fungo, ma è fortemente influenzata dalla presenza di fattori di rischio che creano un ambiente favorevole alla sua crescita e alla sua capacità di causare infezione.
Le principali cause e fattori di rischio includono:
- ambienti caldi e umidi: i funghi prosperano in condizioni di calore e umidità. L'uso prolungato di scarpe chiuse e poco traspiranti, calze sintetiche che trattengono il sudore, o la frequentazione di luoghi pubblici umidi (piscine, docce, spogliatoi) aumentano il rischio.
- sudorazione eccessiva (iperidrosi): i piedi che sudano molto creano un ambiente costantemente umido, favorendo la proliferazione fungina.
- scarsa igiene: non lavare e asciugare accuratamente la pelle, specialmente nelle pieghe (tra le dita dei piedi, inguine, ascelle), può lasciare residui di umidità e creare un ambiente favorevole ai funghi.
- lesioni cutanee: piccole ferite, taglietti, abrasioni, screpolature o irritazioni sulla pelle possono facilitare l'ingresso dei funghi, compromettendo la barriera protettiva cutanea.
- sistema immunitario indebolito: persone con un sistema immunitario compromesso (es. diabetici, pazienti con HIV/AIDS, in terapia immunosoppressiva, anziani) sono più suscettibili alle infezioni fungine e possono sviluppare forme più gravi o ricorrenti.
- diabete mellito: i livelli elevati di glucosio nel sangue e nei tessuti creano un ambiente favorevole alla crescita di funghi (in particolare Candida), rendendo i diabetici più inclini alle infezioni.
- obesità: le pieghe cutanee profonde e umide (es. sotto il seno, nell'inguine) sono ambienti ideali per la proliferazione fungina.
- uso prolungato di antibiotici: gli antibiotici possono alterare l'equilibrio della flora batterica cutanea e intestinale, favorendo la crescita eccessiva di funghi come la Candida.
- indumenti stretti e sintetici: abiti che non permettono alla pelle di respirare e che trattengono l'umidità creano un ambiente favorevole alle micosi, specialmente nelle zone inguinali o sotto il seno.
- contatto con animali infetti: gli animali domestici possono essere portatori di funghi (es. tigna) e trasmetterli all'uomo.
La comprensione di queste cause e fattori di rischio è fondamentale per la prevenzione e per un trattamento efficace.
Come capire se è dermatite o micosi?
Distinguere tra una dermatite (infiammazione della pelle) e una micosi (infezione fungina) può essere difficile, poiché i sintomi possono sovrapporsi. Tuttavia, ci sono alcune differenze chiave che un medico o un dermatologo valuterà per porre una diagnosi accurata.
- Micosi cutanea (fungina):
- causa: infezione da funghi (dermatofiti, lieviti, muffe).
- sintomi: prurito intenso, arrossamento con bordi spesso ben definiti e rilevati, desquamazione (pelle squamosa), screpolature, a volte piccole vescicole o bolle. L'odore può essere sgradevole. Spesso la lesione tende a espandersi lentamente.
- localizzazione tipica: tra le dita dei piedi (piede d'atleta), inguine, pieghe cutanee, unghie, cuoio capelluto.
- evoluzione: tende a cronicizzarsi se non trattata con antifungini.
- Dermatite (non fungina):
- causa: infiammazione della pelle dovuta a irritanti (dermatite da contatto irritativa), allergeni (dermatite da contatto allergica), predisposizione genetica (dermatite atopica), o altri fattori (dermatite seborroica, psoriasi).
- sintomi: prurito (a volte molto intenso), arrossamento, secchezza, desquamazione, ispessimento della pelle, vescicole, croste. I bordi possono essere meno definiti.
- localizzazione tipica: può colpire qualsiasi parte del corpo, spesso in aree esposte a irritanti o allergeni, o in zone tipiche dell'eczema.
- evoluzione: può migliorare con l'eliminazione dell'irritante/allergene o con trattamenti antinfiammatori (es. corticosteroidi).
La diagnosi definitiva si basa sull'esame clinico e, spesso, su esami di laboratorio:
- esame microscopico diretto (esame micologico): il medico preleva un piccolo campione di squame cutanee dalla lesione e lo esamina al microscopio dopo trattamento con idrossido di potassio (KOH). Questo permette di visualizzare direttamente la presenza di ife fungine.
- coltura micologica: il campione viene seminato su un terreno di coltura specifico per far crescere il fungo. Questo permette di identificare la specie esatta del fungo e la sua sensibilità ai farmaci. Richiede più tempo (settimane).
Questi esami sono cruciali per distinguere una micosi da una dermatite e per impostare il trattamento corretto, poiché una dermatite non risponderà agli antifungini e una micosi non sarà risolta solo con i corticosteroidi.
Tipologie di micosi più comuni: piede d’atleta, tinea e candida
Le micosi cutanee si presentano in diverse forme, a seconda del fungo responsabile e della parte del corpo colpita.
- Piede d'atleta (tinea pedis):
- Tinea (o tigna)
- Candida (candidosi cutanea):
Come si cura la micosi cutanea?
La cura delle micosi cutanee richiede un trattamento farmacologico specifico e costante, abbinato a rigorose misure igieniche. La terapia deve essere personalizzata dal medico o dal dermatologo.
- Farmaci topici (creme, gel, spray, polveri)
- Farmaci sistemici (orali):
Prevenzione: igiene e comportamenti corretti
La prevenzione è la strategia più efficace per evitare le micosi cutanee e le loro recidive. Adottare alcune semplici ma costanti abitudini quotidiane può ridurre drasticamente il rischio di infezione.
- Mantenere la pelle pulita e asciutta
- Indossare abbigliamento e calzature adeguate
- Protezione in ambienti pubblici
- Non condividere oggetti personali
- Gestione della sudorazione
- Cura delle unghie
- Controllo delle malattie croniche
- Igiene degli animali domestici
Adottando queste buone abitudini quotidiane, è possibile ridurre drasticamente il rischio di contrarre micosi cutanee e mantenere la pelle sana, asciutta e confortevole. La costanza è la chiave per una prevenzione efficace a lungo termine.